病院で患者さんのリハビリをしているとたまにめまいや非回転性のめまい(いわゆる歩行時のふらつきなど)を訴える方がいます。
今回は、理学療法士が行うめまいや前庭機能の評価をお伝えします。
スポンサーリンク
目次
まずは問診からめまいの特徴を把握する
すぐに身体検査を始めるのではなく、めまいの原因を断定いくためにもどういうめまいの特徴があるのか問診で探っていきます。
※クリックで拡大してご覧ください。
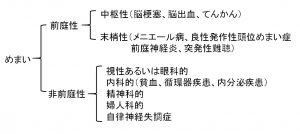
まずは、前庭性か非前庭性かを判断します。
前庭性の場合は、頭部の位置変化や回旋などの動きによって眼振がみられるのが特徴的です。
非前庭性の場合、例えば貧血や低血圧、循環器疾患などは脳の酸素不足による持続的な倦怠感がみられます。その際本人はめまいを訴えていても、眼振がみられないことで判断できます。また、非前庭性の場合は血液データなどで比較的検査値として表しやすいため確認しておくと良いでしょう。
以下のことを確認し、めまいの原因を探っていく
●姿勢変化や環境条件
●めまいが発生する状況を確認
●めまいの発生時期
●めまいの感じ方(回転性・浮動感など)
●持続時間
●発生頻度
例えば、臥位から座位への姿勢変換でめまいがある場合・・・
この場合は、起立性低血圧の可能性もありますし、頭部の位置が変化したことから前庭性の障害も疑われます。
ただし、血圧測定で特に血圧の低下がなく、しかも座位→臥位への姿勢変換や寝返りでもめまいがあるようだと前庭性の障害を疑います。
このときの眼球運動にも注目し、緩徐相と急速相が繰り返し起こる眼振がみられれば、前庭性の末梢性障害とほぼ断定できます。
末梢性のめまいの代表的な疾患
●良性発作性頭位めまい症
頭部変換時の回転性めまいが特徴です。
●前庭神経炎
急激に発症する激しい回転性めまい、吐き気や嘔吐がみられます。
●メニエール病
繰り返し起こる回転性めまいと、耳鳴りや難聴がみられます。
●突発性難聴
難聴に伴いめまいが起こります。
評価を行う際の注意事項
中枢性のめまいは危険を要する場合もあるため、医師との連携、リスク管理は重要です。
医師との連携
病状や治療経過、発症原因などを十分把握する必要があります。
処方薬の副作用、睡眠障害、精神疾患、共存疾患の情報収集などは把握しておきましょう。
リスク管理
評価の際に注意すべき症状は・・・
しびれ、麻痺、言語障害、進行性聴覚異常(聞こえなくなる)、振戦、協調性低下、上位運動ニューロンの異常(病的反射、痙性など)、意識消失、固縮、視野欠損、記憶障害、脳神経異常、評価2週間後でも自発眼振が認められる、回旋を伴わない純粋な垂直方向の眼振
これらの症状がみられる場合は、中枢神経障害(TIA:一過性脳虚血発作)や脳梗塞、脳出血を発症している場合があるので、ただちに医師に報告したほうが良いです。
一般的に行われている平衡機能検査
一般的に理学療法士が行う検査には、①眼球の平衡状態の検査、②四肢の平衡検査があります。
その他の検査として、内耳機能検査や関連諸検査を記載しています。
①眼球の平衡状態の検査
前庭眼反射および三半規管の評価を行います。
Head impulse test
Head impulse tesは、前庭眼反射を評価する最も簡単な方法です。
方法は、一点を固視してもらい頭部を左右へ回旋したとき、眼球を固定できるかを確認します。
もし、頭部回旋に伴い眼球も一緒に動いてしまう場合は、前庭眼反射の機能低下と判断できます。
Dix-Hallpike test(前半規管、後半規管)
引用)理学療法 第28 第4号p563 2011.4
上の写真を例に説明すると・・・
頭部左回旋位で座位→臥位に姿勢変換した際、左の後半規管が刺激されます。
前庭眼反射がみられ、同側の上斜筋と反対側の下直筋の収縮により眼球は緩徐に右下方を向きます。
もし、ここで眼振が起これば右下方位から上方・左回旋方向に急速に眼球が戻ろうとします。
外眼筋の運動方向
肢位変換と眼振の方向
| 障害部位 | 座位→臥位 | 臥位→座位 |
| 右後半規管位 | 上方、右回旋 | 下方、左回旋 |
| 左後半規管位 | 上方、左回旋 | 下方、右回旋 |
| 右前半規管位 | 下方、右回旋 | 上方、左回旋 |
| 左前半規管位 | 下方、左回旋 | 上方、右回旋 |
Roll test (外側半規管)
方法は、臥位で頭部を約30°屈曲位、一側へ頭部を回旋させます。
(頭部を約30°屈曲位にする理由は、外側半規管が後方へ30°傾斜しており、一旦水平位にするためです)
このときの眼振を観察します。
例えば、頭部を左回旋すると同側の内直筋と反対側の外直筋が収縮し、眼球は右側へ向きます。
もし、ここで眼振が起これば右方向から急速に左方向へ眼球が戻ろうとします。
②四肢の平衡検査
ここでは、主に前庭脊髄反射(これだけではないですが・・・)の評価を説明しています。
静的バランスのテスト
●直立立位
開眼・閉眼で30秒立位保持します。このとき動揺や転倒の方向、両検査の違いを観察します。
柔らかいマットを使用すると、体性感覚が抑制されるので検査の感度が増します。
●マン肢位
開眼・閉眼で継ぎ足立位を保持します。30秒以内の転倒を異常とし、このときの姿勢動揺も観察します。
●片脚立位
30秒間に3回下肢接地で異常とし、5秒以下で転倒のリスクが高まります。
●その他、姿勢安定性の評価
例えば、開眼しバランスマットの上で立位をとると体性感覚は入力しづらくなります。そうすると視覚と前庭感覚の機能が必要になります。
また閉眼すれば、前庭感覚のみで保持することになり難易度が増します。
開眼していても袋などで顔を覆えば、袋との視覚的な距離感は変わらないので、もし視覚優位の姿勢戦略をとっていれば、姿勢が崩れても視覚情報につられて反応が遅れてしまいます。
これは、視覚・体性感覚・前庭感覚のどれが優位で姿勢保持しているかを簡易的に評価するものです。
動的バランスのテスト
●足踏み検査
両上肢を前方に伸ばし、閉眼で足踏み50歩又は100歩で計測します。
50歩の場合は、偏位・回転角度30°、移動距離50cm以上のズレで異常とし、100歩の場合は偏位・回転角度45°、移動距離1m以上のズレで異常とします。
また、数値だけで評価するのではなく、姿勢が崩れた方向も観察しておきます。
例えば、一側の前庭機能が低下していると、前庭脊髄反射が出現しにくくなります。
前庭脊髄反射は、外側前庭脊髄路を経由し、同側の下肢伸筋をコントロールしています。
つまり、前庭脊髄反射が出現しにくくなり、同側の下肢伸筋が働かず、障害側へ姿勢が崩れやすくなります。
ただし、もし視覚や体性感覚が正常であれば、前庭機能の低下を代償することが可能ですので姿勢を保つことができるか、もしくは反対側に姿勢が傾くかもしれません。若年者ほど代償しやすく、高齢者ほど代償が効きづらくなります。
Functional Reach Test(FRT)
15cm以下では転倒のリスクが高くなります。
Berg Balance Scale(BBS)
46点以下では転倒のリスクが高くなります。
Time Up and Go test(TUG)
30秒以上で転倒のリスクが高くなり、前庭機能障害患者では11秒以上で転倒のリスクがあります。
スポンサーリンク
その他(内耳機能検査・関連諸検査)
内耳機能検査
温度刺激検査、回転刺激検査、電機刺激検査、ろう孔症状検査、前庭誘発筋電位、聴覚検査
関連諸検査
眼底所見、脳幹反応聴力検査、脳脊髄神経検査、画像所見、一般検査(尿・血液)、心電図
まとめ
少し長くなりましたが、めまいや前庭機能の評価について解説しました。
患者さんの中には、めまいを訴える人もいて、その場合どのように評価すれば良いのか困る理学療法士の人も多いのではないでしょうか。
めまいの原因や症状を把握し、良い治療に繋げていきましょう。
関連記事)