バランス能力の低下は、特に高齢者であれば転倒にも繋がるため、理学療法士は臨床で必ずといっていいほど「バランス評価」を実施しています。
色んな教科書でもバランス評価は記載していますが、沢山ありすぎて何を見れば良いのかわからなくなることもありますね。
教科書通りに患者さんに評価してたけれど上手くいかない人は、「バランス評価」について予習してみましょう。
スポンサーリンク
目次
バランス評価をする意義・目的
超高齢社会の日本では、加齢に伴う身体機能の低下による転倒が大きな課題になります。
バランス評価をする意義・目的には、
・バランス能力が低下しているのか
・転倒のリスクはあるのか
・生活の自立度を判断する際の指標
などがあります。
代表的なバランス評価の項目は後述していますが、それらを評価しただけではバランス能力が低下している機能障害までを特定するのは難しいです。
というのも、原因が複合的に絡み合っていることが多いからです。
例えば、バランス能力が低下している原因は筋力低下かもしれないし、感覚障害かもしれません。また両方かもしれません。
それらの身体的特徴を評価しておくことも非常に大事なことです。
こちら▼の記事では、リハビリの評価をまとめていますので、参考になるはずです。
バランス能力とは
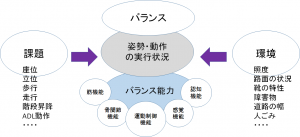
簡単に「バランス」や「バランス能力」を表すと以下の図のようになります。
バランス能力には、
・身体的要因(運動制御に関わる神経・筋、骨関節機能など)
・課題(どういう姿勢や動きをしていたのか)
・環境(照度、路面の状況など)
が密接に関わっていることを理解しておく必要があります。
それらを統合して、「バランス」が良いのか悪いのかを判断します。
バランス能力については、「バランス能力の定義とは?構成要素のまとめ」で詳しく解説していますので、読んでいただくと理解が深まります。
バランス評価における「外乱刺激」と「内乱刺激」の違いについて
外乱刺激とは
身体外部からの刺激によるものを指しています。
例えば、療法士が患者さんの肩や体幹、骨盤などを押してどのような反応がみられたかを評価します。
内乱刺激とは
自ら動いたことが刺激(内乱)であり、評価としてはその際の姿勢制御を観察します。
実際の日常生活では内乱刺激がほとんどです。
例えば、直線を歩いていて進行方向を変える(方向転換)ことが内乱刺激になり、その際に姿勢制御が求められます。
他には後方移動や障害物を避ける際も内乱刺激となります。
「静的バランス」「動的バランス」とは
静的バランスとは
人は重力の影響を受けていることから、立位安静時においても微妙に身体は揺れています。
常に安定性を維持するために、支持基底面内に重心を保持しようとする能力のことを静的バランス能力といいます。
簡単に言ってしまえば、静的バランスとは支持基底面内で重心を保つことをいいます。
例えば、座っていたり、立っていたり、その際に外乱が加わっても姿勢を崩さないでいる状態を指しています。
動的バランスとは
安定性が妨げられた状態に対して、姿勢を崩さずにいられることを動的バランス能力といいます。
簡単に言うと、支持基底面内ギリギリまで重心を保つこと、または支持基底面から重心が逸脱し、足を踏み出すなどして新たに支持基底面をつくることをいいます。
例えば、立ったまま遠くに手を伸ばす、歩行、走行、外乱が加わったとしても手や足を出して転倒を回避できるなど。
理学療法士が行う「バランス評価」の項目
臨床でよく行う評価項目を以下に記載しています。
①片脚立位
②Functional Reach test(FRT)
③Timed Up and Go Test(TUG)
④Berg Balance Scale(BBS)
それでは、それぞれの検査について解説します。
①片脚立位
検査方法
両手を腰にあてて、開眼で片脚立位を行います。
測定開始は、片脚の離れたところからとして、片脚が5cm以上離れたところで保持します。
測定は60秒、または120秒を上限とします。2回行い、良い方を記録します。
片脚立位の実際
測定終了は、
・片脚が床に接地したとき
・支持している足がずれたとき
・腰にあてている手が離れたとき
などとします。
解釈
5~10秒未満で転倒リスクが高いとされていますが、カットオフ値は確立されていません。
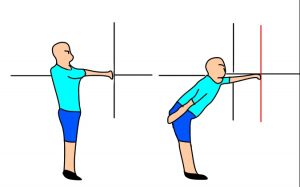
②ファンクショナル・リーチ・テスト(Functional Reach Test:FRT)
測定方法
開脚立位の姿勢をとり、一側上肢を90°挙上して手を軽く握ります。そのまま手をなるべく前方に伸ばし、移動した距離を測定します。
測定は3回行い、2回目と3回目の平均値を記録します。
FRTの実際
FRTの年齢別基準
| 年齢 | 基準値 |
| 20~40歳 | 35~43cm |
| 41~69歳 | 33~40cm |
| 70~87歳 | 25~33cm |
カットオフ値
15cm以下では転倒リスクが高いと言われています。
転倒リスク
| 虚弱高齢者 | 18.5cm未満 |
| 脳卒中片麻痺 | 15cm未満 |
| パーキンソン病 | 31.75cm未満 |
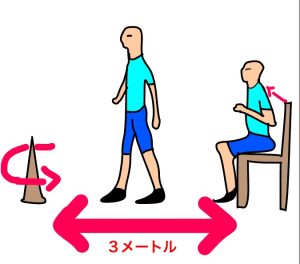
③タイムド・アップ・アンド・ゴー・テスト(Timed Up and Go Test:TUG)
測定方法
背もたれ・腰かけのある椅子に座った状態から立ち上がり、安全で快適な速さで3m歩き、方向転換をして再び椅子に腰かけるまでの時間を測定します。
TUGの実際
カットオフ値
30秒以上で転倒リスクが高いといわれています。
転倒リスク
| 地域住宅高齢者 | 13.5秒以上 |
| 高齢者の脳卒中 | 14秒以上 |
| パーキンソン病 | 11.5秒以上 |
④ベルグ・バランス・スケール(Berg Balance Scale:BBS)
以下の14項目を評価します。(詳細はクリックしてご確認ください。)
PDFはこちら ☞ Berg Balance Scale
判定方法
0~4の5段階で判定し、合計点数で評価します。最大で56点になります。
転倒リスクの目安
| 転倒リスクなし | 45点以上 |
| 歩行補助具を使用する方が転倒リスクは低い | 37~44点 |
| 転倒リスクが高い | 37点未満 |
以上の数値をみると、45点未満で転倒リスクがあるということになります。
スポンサーリンク
バランス能力の3つの観察ポイント
上記では、4つのバランス評価を解説しました。
実際には、これら以外にもバランス評価はありますが、あくまでも包括的な評価と考えておくべきです。
バランス評価のカットオフ値を参考にしつつ、以下の3つの観察ポイントも理解しておきましょう。
立ち直り反応
立ち直り反応とは、身体が傾斜した際に、頭や体幹、四肢を垂直位に保つために見られる素早い反応のことをいいます。
例えば、電車の中で座席に座りながら居眠りをしていた際に、もう倒れそう・・・という時に、ヒョイと身体を立て直すあの反応のことです。
立ち直り反応は、頚部や体幹の体性感覚や前庭感覚、視覚情報によって身体の揺れを検出し、バランスを保つように働きます。
平衡反応
強い外乱または内乱刺激が加わった際に、立ち直り反応では支持基底面内に重心を保持できない場合にみられます。
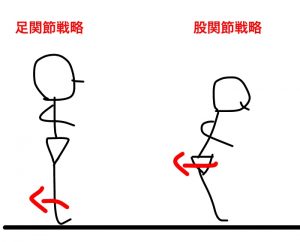
具体的には、手や脚を広げたりしてバランスを保とうとする反応のことをいいます。
立位姿勢における安定性を保持するために姿勢戦略として、股関節戦略、足関節戦略などがあります。
若年者では、足関節戦略をとるのに対して、高齢者は足関節の可動域制限や筋力低下、感覚機能の低下などで股関節戦略をとる特徴があります。
保護伸展反応・ステップ反応
支持基底面内から重心が大きく外れると、立ち直り反応や平衡反応では転倒を回避できなくなります。そこで手や足を出して新たに支持基底面をつくる必要があります。
座位で転倒しそうになった際に、咄嗟に手を出す反応のことを保護伸展反応といい、立位で足を出すことをステップ反応や踏み直り反応といいます。
特にパーキンソン病、脳卒中など姿勢反射障害がみられやすい人では、これらの反応が観られるかは重要なポイントになります。
まとめ
実際の臨床で療法士が行うバランス評価について解説しました。
まずは、バランス能力の低下に関係する機能障害を特定し、実際にバランス能力が低いのかを評価していきます。
バランス評価中の姿勢反射や反応を観察していくことで、バランス能力の特徴が把握できるようになってきます。
バランス能力が低いということは、それだけ転倒リスクも高まりやすくなりため、療法士は適切な評価ができるようにしておきましょう。
おすすめ書籍
こちらは、バランス評価について詳しく解説している書籍です。
バランス評価―観察と計測 第2版 症例収録 (PT・OTのための測定評価DVDシリーズ 5)