肩の痛みを訴える患者さんは多く、理学療法士が高頻度で対応することの多い「肩関節周囲炎」「五十肩」の評価とリハビリの進め方について詳しく解説しています。
スポンサーリンク
目次
- 1 肩関節周囲炎とは
- 2 五十肩とは
- 3 理学療法士が診る主な評価項目
- 4 肩関節のその痛みは、急性期?慢性期?
- 5 画像検査、病理検査
- 6 肩関節の痛み評価の考え方
- 7 急性期のリハビリの進め方
- 8 痛みや炎症症状の緩和に合わせて、筋力トレーニングを取り入れていく
- 9 慢性期のリハビリの進め方
- 10 肩関節挙上に伴う外旋の重要性
- 11 肩関節の痛みの種類を大まかに理解しておく
- 12 肩関節の運動を制限する因子
- 13 肩関節の痛みの原因(一覧)
- 14 関節包の硬さを確かめる方法
- 15 ストレッチ前の"温熱療法"の効果について
- 16 靭帯・関節包の伸張方法
- 17 自重を使った"関節モビライゼーション"の効果とリハビリ方法
- 18 自分でできる「セラバンドを利用した筋力トレーニング」
- 19 肩関節周囲炎は内科的な疾患との関連性も指摘されている
- 20 肩関節痛は、すぐに治るものではないからこそ患者さんへの説明はしっかりしておく
- 21 肩関節痛の評価と治療におすすめの本
肩関節周囲炎とは
肩関節周囲炎とは、肩関節周囲の加齢的退行性変性により生じた痛みや可動域制限を総称した名称のことをいいます。
肩関節周囲炎は40~70歳の年齢層の人に発症する。初期は疼痛が強いが、徐々に疼痛は軽減し関節可動域制限が主症状となるような経過をたどる。(グレードC)
引用)理学療法診療ガイドライン 第一版ダイジェスト版 2011 肩関節周囲炎理学療法診療ガイドラインQ&A
病巣部を特定できるものに関しては、以下の1~6のように診断がつきますが、慢性的な拘縮や痛みが生じている場合には疼痛部位が一か所に限定されず、総称して「肩関節周囲炎」と診断されることが多いです。
- 肩関節腱板炎
- 肩峰下滑液包炎
- 上腕二頭筋炎
- 烏口突起炎
- 不安定性肩関節炎
- 石灰化沈着腱板炎
五十肩とは
五十肩とは、肩関節周囲炎のうち概ね50歳以降に発症した凍結肩のことをいいます。
ほとんどの患者で誘引なく痛みが起こり、徐々に拘縮が進行していきます。
数ヶ月で自然回復するケースも多いのですが、拘縮が進行し可動域制限と疼痛が残存する場合もあります。
理学療法士が診る主な評価項目
肩関節のその痛みは、急性期?慢性期?
前述した1~6の病名は急性期に該当し、まだ炎症が残っている状態といえます。
一方慢性期とは、炎症が収まってもなお痛みが残存している状態を指しています。
急性期からさらに時間が経過し、炎症期を脱すると靭帯や関節包などの軟部組織が線維化(固くなる)して、運動制限を引き起こし、筋のだるさ、関節腔でのインピンジメントなどの二次的障害へと移行します。
これが慢性期です。
発症から自然治癒までは数ヶ月~2年と様々ですが、正しく対処すれば予後は決して悪くはありません。(ただし、腱板断裂では手術適応のことがあるため、判別が必要です。)
肩関節周囲炎の予後は比較的良好ですが、痛み出してから最初に適切な処置をしておかなければ、慢性化しやすい。初期はとにかく安楽なポジショニングで炎症の沈静化と筋の過緊張を抑制することを優先するべきです。
痛みや経過については、
- Freezing phase
- Frozen phase
- Thawing phase
の3期に分類されています。
| 病期 | 痛みの程度と経過 | 主な介入内容 |
| Freezing phase | 疼痛は急激に発症。安静時痛や夜間時痛もあり。 | 安静、ポジショニング、リラクセーション、物理療法、日常生活指導 |
| Frozen phase | 安静時や夜間時の痛みは軽減。肩甲骨周囲に鈍痛や圧痛、過緊張を認める。 | 愛護的な関節可動域訓練、軽負荷での筋力増強訓練 |
| Thawing phase | 運動制限や痛みは改善傾向。 | 積極的な関節可動域訓練、筋力増強訓練、日常生活動作訓練 |
画像検査、病理検査
- MRI検査の所見
- 関節造影検査
- 関節鏡
- 超音波検査
X線(レントゲン)では、骨のアライメント評価(関節窩と上腕骨頭の位置関係)や石灰沈着の有無の判断には使えますが、関節包や滑膜の肥厚はMRI検査で判断します。
肩関節の痛み評価の考え方
肩関節の痛みの評価は、基本的には以下のように考えておくと整理しやすいです。
外傷による肩関節痛もありますが、ほとんどが誘因なく起こる非外傷性です。
ある部位の筋力低下 → 痛みのある部位への過負荷 → 肥厚、炎症 → 痛みや運動制限
これが急性期に起こります。
例えば・・・
肩甲骨を上方回旋させる前鋸筋や僧帽筋中部線維、下部線維の筋力低下が生じる → 上肢挙上に伴い三角筋に負荷がかかる → 三角筋滑液包の肥厚、炎症 → 肩関節外側痛み、肩外転制限
他には、
棘上筋の筋力低下 → 上肢挙上に伴い三角筋の努力で上腕骨頭が上方へ偏位 → 肩峰下滑液包の肥厚、炎症 → 肩関節挙上時の肩関節上の痛み、肩関節屈曲・外転制限
このように考えます。
慢性化すると・・・
靭帯や関節包などが線維化(固くなる)、筋の柔軟性低下や筋力低下 → 運動制限(例えば、肩甲骨の動き制限、上腕骨頭が肩峰下内で滑り・転がりが起こらない)、痛み
が生じるようになります。
スポンサーリンク
急性期のリハビリの進め方
急性、慢性をはっきり分けることは難しいのですが、痛めてから2週~1ヶ月くらいではまだ炎症が残っている可能性があります。
急性期の場合優先すべきは、炎症の沈静化と疼痛部位への過負荷の抑制です。
急性期の積極的な運動療法は、かえって状態を悪化させてしまう恐れがあることを念頭におかなければいけません。
痛みや腫れがあるうちに、無理に負担をかけ続けると、いつまで経っても炎症が引かなくなります。
さらに、線維化を起こし、慢性期へと移行して、症状が長引いてしまうかもしれません。
急性期では、
- 負担のないポジショニング
- 愛護的な関節可動域
- 物理療法
- 日常生活指導
を行います。
負担のないポジショニング
重力に晒される肩関節の負担をできるだけ軽減し、肩関節周囲の緊張を緩和することが目的です。
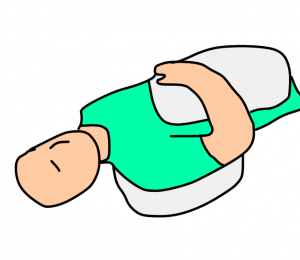
背臥位
肩関節の下にクッションまたは丸めたタオルを敷き、仰向けになったときに肩と床との間に隙間ができないようにします。
肩関節は屈曲・伸展中間位、やや内旋位が楽な場合が多いです。
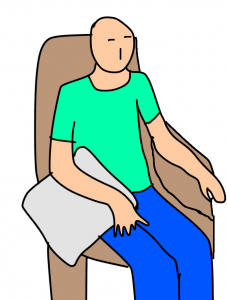
座位
上腕骨は肩甲骨にぶら下がる形になってるため、重力に抗するためどうしても筋緊張を高める必要があります。
発症してすぐの炎症期では、できるだけリラックスした状態を保つため、座位ではひじ掛けにクッションおき、上肢が重力に晒されないようにしておきます。
立位
痛みがあまりにひどい場合には、肩のサポーター▼を使用します。
愛護的な関節可動域訓練
急性期では、痛みがない範囲で愛護的な関節可動域訓練をしておきます。
愛護的な関節運動は、関節液の循環を促進したり、二次的な拘縮の予防にもなります。
物理療法
- 経皮的電気刺激
- 超音波療法
- 寒冷療法
- 温熱療法(熱感、腫脹がある場合は禁忌)
など症状に合わせて施行します。
日常生活指導
疼痛誘発動作は、患者によってそれぞれですので、「日常生活のどの動作で痛みがあるのか」を聴取しましょう。
代表的な動作が、
- 洗濯ものを干すとき
- 背中を洗うとき(結滞動作)
- 頭を洗うとき(結髪動作)
- 起き上がるとき
です。
これらは急性期のうちは、できる限り避けるべきです。
痛みや炎症症状が落ち着いてきた段階で、日常生活動作訓練を取り入れていきます。
痛みや炎症症状の緩和に合わせて、筋力トレーニングを取り入れていく
痛みや炎症症状が落ち着いてくれば、関節運動とともに筋力トレーニングを取り入れ慢性化を予防し、早期改善を図ります。
ただし、痛みや関節の違和感が存在する場合には、防除収縮を防ぐために筋再教育から開始します。
各筋の運動方向
| 運動方向 | 筋肉 | |
| 肩関節 | 屈曲 | 三角筋前部線維、大胸筋上部、烏口腕筋 |
| 伸展 | 三角筋後部線維、広背筋、大円筋、小円筋 | |
| 内転 | 広背筋、大円筋、大胸筋 | |
| 外転 | 三角筋中部線維、棘下筋 | |
| 内旋 | 肩甲下筋、大胸筋、広背筋、大円筋 | |
| 外旋 | 棘上筋、棘下筋、小円筋 | |
| 水平内転 | 大胸筋、三角筋前部線維 | |
| 水平外転 | 三角筋後部線維、棘下筋、小円筋 | |
| 肩甲骨 | 上方回旋 | 前鋸筋、僧帽筋中部線維、僧帽筋下部線維 |
肩甲骨の動きをしっかり引き出しておく!
肩関節外転に伴い肩甲骨は上方回旋しますが、上腕骨:肩甲骨=2:1の割合で運動します。
例えば、肩関節90°外転した際では肩甲上腕関節が60°、肩甲骨が30°運動することになります。このことを肩甲上腕リズムといいます。
この肩甲上腕リズムが破綻し、肩甲骨の上方回旋が起こらずに肩甲上腕関節の運動が過度に加わると痛みを引き起こす原因になります。
そのため、肩甲骨の上方回旋に作用する前鋸筋、僧帽筋中部・下部線維を促通しておくことが大切です。
また、上方回旋を阻害しやすい筋(菱形筋や小胸筋)をストレッチしておきます。
肩関節挙上に伴う棘上筋の働き
三角筋は屈曲や外転に協力に作用するのに対して、棘上筋は上腕骨頭を関節窩に押しつけ骨頭の転がりを促す役割があります。屈曲や外転運動時には、棘上筋の促通訓練も合わせてしておく必要があります。
筋力テスト▼を行い、痛みのない範囲で筋力トレーニングを取り入れておきます。
-

-
MMT(徒手筋力検査法)"評価の目的や判定基準"「再現性を高める6つのポイント」を解説
リハビリにおいては筋力低下はよく遭遇する機能障害です。 そのため、どのくらいの筋力を有しているのかを検査することは非常に ...
続きを見る
慢性期のリハビリの進め方
炎症も収まり、なおも痛い場合は二次的に軟部組織が繊維化している慢性期のリハビリの進め方を解説します。
慢性期に関しては、線維化した靭帯、関節包や筋、腱を伸張し、また滑液包の潤滑性を取り戻していくのが基本的な考え方です。
そして、筋力低下を起こしている筋をトレーニングしていく流れになります。
肩関節挙上に伴う外旋の重要性
肩関節は屈曲または外転90°以上で肩峰と大結節のぶつかりが生じるため、外旋を加えることで可動域を増すことができます。
肩関節の痛みの種類を大まかに理解しておく
肩関節の痛みでは、
- どこに痛みがあるのか
- どの方向に動かすと痛むのか
- 痛みの再現性(筋の収縮時痛?伸張痛?インピンジメント??滑液包の滑走性低下?神経の圧迫?)
これらの情報を統合し、痛みのある部位で何が起きているのかを考察します。
肩関節痛は、
- 伸張ストレス
- 摩擦(滑走性の低下)
- 圧縮ストレス(インピンジメント)
によって起こります。
理学療法士はまず、どうすれば痛みがあるのか特定します。
あとは、そこにどんな組織があるのかを知ること。
すると、どこでどうなって痛みが出ているのか、原因がわかります。
原因がわかれば、対処しやすくなります。
どの部位で何が起きているのかが判断できれば、線維化している靭帯や関節包を丁寧にストレッチして可動範囲を広げていきます。
肩関節の運動を制限する因子
肩関節の運動を制限する因子として、大まかには
- 滑液包
- 靭帯
- 関節包
- 筋・腱
これらの因子があるため、精査していくことで原因が絞れてきます。
肩関節の痛みの原因(一覧)
ここでは、肩関節の痛みの原因を一覧で記載しています。
①肩上方の痛み
最も多いのは、肩峰下滑液包でのインピンジメントです。
正常では、腱板筋群が求心位をとった状態で、三角筋が屈曲や外転に大きな力を発揮します。このように、2つ以上の筋が別の機能を発揮しながら運動しています。
(forth coupleという)
- 腱板(棘上筋、棘下筋)の筋力低下
- 肩甲骨を上方回旋させる筋力の低下(前鋸筋、僧帽筋中部・下部線維)
がみられると、肩峰下滑液包のインピンジメントが生じます。
また、肩甲挙筋や僧帽筋上部線維が硬くても、肩甲骨の動きが阻害され肩甲上腕関節への過負荷が生じて痛みを誘発してしまうこともあります。
肩甲骨の位置
肩甲骨は、
- 上角が第2胸椎
- 下角が第7胸椎
の高さにありますので、左右差を比べたり、筋の硬さを評価しておきます。
②肩前上方の痛み
ここの痛みは、
- 上腕二頭筋腱炎
- 関節唇の損傷
- 前方関節包の短縮
- 腱板疎部の損傷
- 肩甲下筋の損傷
などが考えられます。
上腕二頭筋腱は、肩関節外旋位で伸張されます。そのため、安静位を保持するには肩関節軽度内旋させるのが有効です。
関節唇は関節窩の前方は血液供給が乏しい(後方は血液供給に富んでいる)ため、前方の損傷の回復には時間を要します。
③肩外側の痛み
- 三角筋下滑液包
- 腋窩神経の圧迫
三角筋の下には三角筋下滑液包があり、三角筋の過度の負荷かが加わると三角筋下滑液包の肥厚と炎症が生じます。
三角筋の過負荷の要因としては、
- 棘上筋と三角筋のforth coupleの破綻
- 肩甲骨の上方回旋の不足
が挙げらえます。
腋窩神経は、上腕骨下で
- 小円筋
- 大円筋
- 上腕三頭筋長頭
の間を通過するため、これらの筋が伸張性を欠くと神経の圧迫を受けます。
すると、腋窩神経支配の肩外側に痛みが出現します。
④肩後方の痛み
- 後方関節包の挟み込み
- 後方関節包の拘縮
- Bennet損傷
- 広背筋腱下包の損傷
小円筋の機能低下があると、肩関節外旋時に後方関節包が挟み込まれて疼痛が起こります。
後方関節包の拘縮があると、肩関節水平内転・内旋位で制限を受けますが、特に野球のピッチャーなどでは2ndポジションで肩外旋すると可動域が増大し、内旋で減少します。
Bennet損傷とは、上腕三頭筋長頭と後方関節包で生じる疼痛のことです。
広背筋は、肩甲骨下角から急激に角度を変えて上腕骨小結節稜に付着しています。そのため、肩甲骨の上方回旋が不足することで摩擦ストレスが加わり損傷することがあります。
また、脊柱起立筋や多裂筋など体幹筋力が低下してると広背筋を過度に収縮させ代償するために下角から肩関節後方に痛みが出現することがあります。
関節包の硬さを確かめる方法
例えば、肩関節内転すると、上方関節包および靭帯が緊張します。内転した際に制限がある場合は、拮抗する組織に原因があるということです。
関節包の硬さを特定する方法として、まず肩関節を3つのポジションに位置させます。さらに、肩関節内旋・外旋を加えて拘縮の範囲を絞っていきます。
- 肩関節屈伸・内外転中間位(1stポジション) → 上の関節包伸張位
- 肩関節外転90°(2ndポジション) → 下の関節包伸張位
- 肩関節屈曲90°(3rdポジション) → 後の関節包伸張位
- 肩関節内旋 → 前方関節包伸張位
- 肩関節外旋 → 後方関節包伸張位
ストレッチ前の"温熱療法"の効果について
肩関節周囲炎の診療ガイドラインでも、ストレッチを実施する前の温熱療法は効果的であると記されています。ただし、急性期は禁忌です。
以下のようにホットパックよりもマイクロ波などの短波ジアテルミーが効果的といわれています。
温熱療法(heating)推奨グレード B エビデンスレベル 2
温熱療法を加えてストレッチを行う方が,ストレッチを単独で行うより効果的である。また,深部温熱(短波ジアテルミー)の方が表層温熱(ホットパック)より効果的である。
引用)日本理学療法士協会 肩関節周囲炎の診療ガイドライン
靭帯・関節包の伸張方法
筋が無意識に緊張状態にあることも多く、リラクセーションを最優先します。
- 軽く揺らしたりして感覚刺激を入れる
- 関節の緩みの位置(肩関節55°外転、30°水平内転位)にする
筋の緊張が緩めば、上腕骨頭と関節窩を軽く押し広げるように徒手療法を加えていきます。また、硬くなっている靭帯や関節包が伸張する方向へストレッチをかけていきます。
徒手療法(manual therapy)推奨グレード B エビデンスレベル 2
週 2~3 回,1 か月の自動運動の群,モビライゼーションの群ともに可動域は改善し,モビライゼーションは特に外転角度を改善させた。疼痛の改善には差がなかった。
引用)日本理学療法士協会 肩関節周囲炎の診療ガイドライン
自重を使った"関節モビライゼーション"の効果とリハビリ方法
モビライゼーションとは関節腔を広げることをいい、療法士による徒手療法だけでなく、コッドマン体操やスリングを用いた方法を患者に指導しておきます。
一般運動療法(standard therapeutic exercise)推奨グレード B エビデンスレベル 3
・凍結肩患者に対して,スリング,抗炎症剤,ホットパックによる疼痛コントロール後,1 日 2~3 回の振り子運動と低負荷でのセルフストレッチを行った結果,平均 14 か月で可動域が改善し,痛みを伴わずに日常生活が可能となった 。
・ モビライゼーションやストレッチングによる疼痛閾値以上の伸張を行う集中的な理学療法よりも,疼痛のない範囲で自動運動を行わせた方が可動域や Constant score の有意な改善がみられた。
引用)日本理学療法士協会 肩関節周囲炎の診療ガイドライン
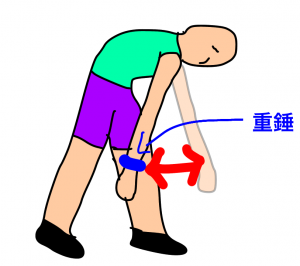
コッドマン体操
下の図のように、上肢を下垂させ、重力を利用し関節包や靭帯を伸張させる方法をコッドマン体操といいます。
肩周囲の筋緊張が高まらないようにできるだけ脱力することを意識します。そのまま、腕を前後・左右、円を描くように動かし満遍なく伸張してきます。
コッドマン体操の方法
最初は腕の重みのみで実施し、可能であれば0.5~1㎏の重錘を手首に着け、さらに伸張させていきます。
重錘
スリングを使った自主トレーニング(プーリー体操)
これは自宅ではなかなかできませんが、外来リハビリなどでも療法士がいなくても患者自身で関節可動域訓練ができるのでおすすめです。
健側上肢の力を利用して、痛めている側の肩を上下に自動的に動かしていく運動です。
棒体操
肩幅くらいの位置で棒を持ち、上下・左右に動かしていきます。こちらも健側で補助するように患側上肢を動かしていきます。
壁拭き
タオルを使い、患側上肢で壁を拭くように上下、左右、円を描きながら行う運動です。
肩関節をOKCで動かしていくよりも、CKCで運動するほうが肩周囲の筋緊張を抑制しながら運動できるので効果的です。
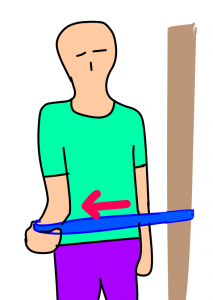
自分でできる「セラバンドを利用した筋力トレーニング」
肩関節屈曲、伸展、外転、内旋、外旋方向への抵抗運動を行います。
特に肩関節外旋や内旋運動はインナーマッスルを鍛える上で重要です。痛みがあるうちは、等尺性収縮(関節運動を伴わない持続収縮)から開始します。
(例)肩関節外旋の筋トレ
セラバンド
肩関節周囲炎は内科的な疾患との関連性も指摘されている
肩関節周囲炎は、糖尿病との関連性も指摘されているので、構造上の評価だけでなく、内科的にも全身状態を把握しておくことが大事です。pic.twitter.com/t8sgVWh1Un
引用画像)理学療法診療ガイドライン 第一版ダイジェスト版 2011 肩関節周囲炎理学療法診療ガイドラインQ&A
肩関節痛は、すぐに治るものではないからこそ患者さんへの説明はしっかりしておく
僕は外来リハに勤務しているのですが、急性期や慢性期の人も診ています。肩関節周囲炎の急性期では安静・安楽を優先し、慢性期では経過を追って少しずつベストな状態に近づけていくものです。
ですので、患者さんには「今どんな状態で、何をすればどれくらいで良くなっていく」ということをしっかりと説明しておくことが大切です。
外来では効果を即時的に感じでもらうのは大事だけど、来院者全員にちゃんと説明できることが最重要です。
肩関節痛の評価と治療におすすめの本
肩関節痛は、臨床でも悩むこと多い症状の一つです。
こちら▼は「肩関節」の評価・治療におすすめの一冊です。
肩関節拘縮の評価と運動療法 (運動と医学の出版社の臨床家シリーズ)
こちら▼は、痛みの部位と痛みの原因と評価方法がわかりやすく記載されています。
僕も重宝している一冊ですので、かなりおすすめです。
実際には、解剖学と照らし合わせて、痛みや可動域制限の原因を断定していきます。
そのために、肩関節周囲の靭帯および関節包も知っておく必要があります。
解剖学を学ぶなら欠かせないアプリ▼
-
-
解剖学を3Dで!おすすめアプリ「teamLabBody-3D Motion Human Anatomy-」は理学・作業療法士に欠かせないアイテム
理学療法士や作業療法士におすすめの解剖学アプリ「teamLabBody-3D Motion Human Anatomy- ...
続きを見る