大腿骨頚部/転子部骨折の合併症とは?予防のための簡単リハビリ方法をご紹介

大腿骨頚部/転子部骨折の合併症には様々あり、これから解説する合併症は主に術直後にみられます。
合併症を抱えるとリハビリがスムーズに進まなかったり、最悪の場合命を脅かす危険もあります。
今回は、大腿骨頚部/転子部骨折の合併症の解説と予防のための簡単リハビリ方法をご紹介します。
スポンサーリンク
目次
合併症にはどんなものがある?
大腿骨頚部骨折では、偽関節や骨転位、骨頭壊死など骨折そのものによる一次性の合併症があります。
また、手術をして少しの間でも寝たきりになると、高齢者の場合は二次的な合併症も呈するリスクもあります。
大腿骨頚部/転子部骨折後に起こりやすい二次性の合併症には、
①深部静脈血栓症
②腓骨神経麻痺
③疼痛
④関節拘縮
⑤褥瘡
⑥精神障害
⑦転倒による再骨折
などがあります。
合併症を予防するには?
大腿骨頚部/転子部骨折は、70歳を過ぎると急激に発生率が増し、高齢になるにつれ受傷率は上昇します。
高齢者ほど、術後寝たきりになるリスクがあり、それが合併症を引き起こす原因になります。
手術をして、安静にしておいたほうが良いと思う患者さんは多いかもしれませんが、過度な安静は前述した合併症を引き起こす可能性があります。
運動制限がない場合には、可能な限り足を動かしたり、ベッドから起きて生活するほうが良いです。
①深部静脈血栓症の予防
深部静脈血栓症(deep vein thrombosis:DVT)とは、何らかの原因で静脈に血栓(血の塊)が生じた状態をいいます。
手術後の下腿部に多く発症し、以下のような症状があればDVTを疑います。
・下腿部が浮腫む
・ふくらはぎの痛みや圧痛がある
・痺れる
・足が重だるい
・熱感
なぜDVTが危険かというと、下腿部にできた血栓が肺に移動する肺塞栓症を引き起こすリスクがあるからです。
肺塞栓症を起こすと、肺高血圧の状態となり、呼吸苦などの症状が現れます。
DVTは自覚症状がない無症候性の場合も多く、車いすに移ったり歩き始めたりすることで血栓が移動してしまうことがあります。
手術後にDVTの予防を行わなければ、40~60%の確率で発症するとも報告されており、絶対に予防しておくべきです。
深部静脈血栓症(DVT)の予防方法
DVTは、後脛骨静脈、腓骨静脈、前傾骨静脈、ヒラメ筋静脈に多くみられます。
これらの静脈に血栓が出来てしまう原因には不活動が挙げられ、術後は早期に離床することが大切です。
もし、免荷の指示があるなら足首を頻回に動かしておくとDVTを予防することができます。
足首の運動
爪先を上げる | 爪先を下げる |
コツは、筋肉をしっかりと収縮・弛緩させることです。
できるだけ大きく動かし、最終域でしっかりと筋肉を収縮させると効果的です。
弾性ストッキングの着用
手術後早期に歩いたり、足首の運動ができない場合には弾性ストッキングの着用が予防に効果的です。
弾性ストッキング▼
②腓骨神経麻痺の予防
腓骨神経は、下の写真のように腓骨頭の後ろで深腓骨神経と浅腓骨神経に枝分かれします。
これらの神経は、主に下腿部の前外側面の感覚と足首や足趾を上げる筋肉を支配しています。
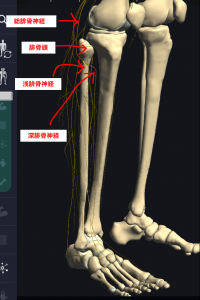
深腓骨神経支配の筋肉
前脛骨筋、長母趾伸筋、長趾伸筋、第三腓骨筋、短趾伸筋、短母趾伸筋
浅腓骨神経の筋肉
長腓骨筋、短腓骨筋
腓骨神経麻痺が起こると、上記の筋肉が動かなくなり、その後の歩行能力にも影響が出てきます。
腓骨神経麻痺になりやすい姿勢
寝ている時間が長くなると、下の写真のように爪先が外側へ倒れて、腓骨神経を圧迫し続けることがあります。
高齢者は膝が曲がってしまっている人が多く、写真のような姿勢になりやすいです。
足を自分で動かすことができれば、腓骨神経麻痺を予防できるのですが、痛みや筋力低下などで動かすことができない場合には、神経の圧迫を避けるポジショニングが大切になってきます。
腓骨神経の圧迫を避けるポジショニング
クッションなどを大腿部~下腿外側に敷き、爪先が外に倒れないようにすることで腓骨神経の圧迫を避けることができます。
また、膝が曲がっている人には膝下にクッションを置くと良いでしょう。
膝下用クッション▼
③痛みに注意しながらリハビリをする
骨折の程度や手術によっては痛みが起きやすい場合もあります。
例えば、重症の骨折の場合には骨癒合までは骨性の痛みが生じやすかったり、手術によっては止めてあるピンやスクリューがズレてしまい、痛みがなかなか治らない場合もあります。
そのため、骨折の重症度と術式を理解した上で、痛みの程度を確認しながら段階的にリハビリを進めていくことが大切です。
④関節拘縮の予防
リハビリを進めていく上で関節拘縮は最も防ぎたい症状の一つです。
寝たきり期間が長くなると、いわゆる廃用症候群により膝が曲がってしまったり、足首が下に下がって固まることが多くみられます。
廃用症候群の予防とリハビリの進め方▼
[st-card id=3634 label="" name="" bgcolor="" color="" readmore="on"]
膝や足首が固まってしまうと、上手く体重をのせることができず、歩くことができなくなってしまいます。
自分で動かすことができない場合には、看護師や家族など身近に関わる人が小まめに足を動かすようにしておくことが大切です。
関節拘縮の原因とリハビリ、予防について▼
[st-card id=13881 label="" name="" bgcolor="" color="" readmore="on"]
スポンサーリンク
⑤褥瘡の予防
褥瘡(じょくそう)とは、いわゆる床ずれのことです。
身体の一部分に持続的な圧迫が加わることで、血流不全が生じ組織が壊死してしまうことで褥瘡ができてしまいます。
壊死した部分から感染することもあり、そのことで命を落とすケースもあるので、褥瘡予防も大切なことです。
褥瘡になる原因の多くは寝たきりですので、まずは積極的に離床することが大切です。
ベッド上臥床している場合にも、2時間おきにクッションなどを使って姿勢変換をします。
特に、骨の出っ張った部分(例えば仙骨部、踵など)に褥瘡は起こりやすく、その部分に持続的な圧迫が加わっていないか確認しておきます。
また、ベッドは低反発なものや重度の寝たきりであればエアーマットなどを使用します。
⑥精神障害の予防
精神障害といっても様々ありますが、骨折により精神的苦痛を伴うことや寝たきりによる不活動により、認知症を併発することがあります。
また、「いつから体重をかけられるんだとう?」「歩けるようになるのか?」などの不安も認知機能を低下させる原因にもなります。
精神面へのアプローチとしては、医師からのインフォームドコンセント、患者さんを安心させる声掛け、レクリエーション要素を取り入れたリハビリなどがあります。
⑦転倒による再骨折の予防
まずは、転倒しないことが大前提です。
ただ、転倒しない保証はないので、骨折予防の備えもしておいたほうが良いです。
ヒッププロテクターを装着することで、骨折を予防する効果が報告されていますので、着用しておく価値はあるかと思います。
大腿骨頚部骨折に対するヒッププロクターの効果▼
[st-card id=3777 label="" name="" bgcolor="" color="" readmore="on"]
まとめ
大腿骨頚部/転子部骨折の合併症を予防するには、第一に寝たきりにならないことが大切です。
ただ、骨折がきっかけで臥床を余儀なくされるケースもあります。
そのような場合は、今回ご紹介した方法を参考にして、合併症を予防しておきましょう。
合わせて読んでおきたい記事
大腿骨転子部骨折の手術とリハビリの進め方。注意点についても解説





